肺部炎症神经调控研究获进展
文章导读
当你反复咳嗽、发烧,肺部炎症来势汹汹时,你可能以为这是免疫系统在独自作战。但最新研究发现,真正点燃这场炎症风暴的,或许不是细菌本身,而是你体内一条被长期忽视的“神经暗线”。我们发现,迷走神经中的一类TRPA1+神经元,竟能直接识别肺部的细菌毒素,迅速激活CGRP信号,像按下开关一样启动肺神经内分泌细胞的连锁反应。更意外的是,这条通路不仅放大炎症,还与免疫细胞形成双向夹击。如果你或家人长期受呼吸道疾病困扰,这篇文章将揭示一个颠覆认知的调控机制——而阻断这个信号,可能比抗生素来得更关键。
— 内容由好学术AI分析文章内容生成,仅供参考。
肺在进行环境—机体气体交换时,通常会直接暴露于环境中的病原体,易被病原体侵袭并引发肺部炎症反应。肺神经内分泌细胞(PNECs)大多分布于气道的分叉处,可感知肺部内环境变化,接受迷走神经支配,并向迷走神经元传递信息。迷走神经的感觉神经元分布于结状神经节(NG),负责将肺部的病原信息传递至孤束核,进而实现神经对肺部病原信号的调控。然而,学界对迷走神经感觉神经元如何感知肺部病原信息、诱导肺部急性炎症反应的神经环路与分子机制尚不明晰。
1月29日,中国科学院上海药物研究所研究团队,聚焦迷走神经NG感觉神经元与PNECs之间形成的神经回路,系统解析了NG的TRPA1神经元识别肺部细菌内毒素(LPS)、促进NG的CGRP应答并活化PNECs、加重肺部炎症反应的机制,为学界理解肺部炎症的神经调控提供了新视角。
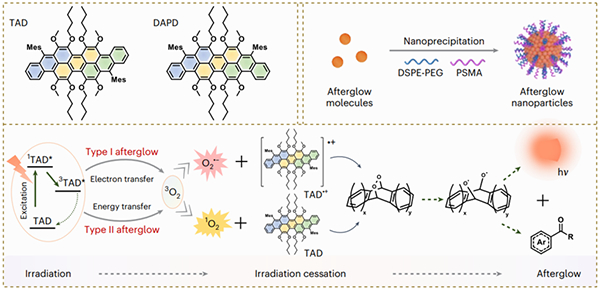
研究发现,迷走神经NG感觉神经元通过MYD88依赖机制,来感知气道内LPS,并驱动肺部炎症反应。同时,特异性敲除NG中的Myd88,可减弱LPS诱导的迷走神经电兴奋、NG神经元激活,以及肺部炎症因子表达;而在NG中特异性回补Myd88,则可逆转上述效应。研究进一步显示,在肺内识别LPS并促进迷走神经电兴奋的关键分子,是NG神经元表达的TRPA1,且在NG上特异性剔除TRPA1,会明显降低肺内LPS刺激引起的迷走神经电兴奋和炎症因子水平。
在机制层面,TRPA1可识别LPS,促进神经元MYD88寡聚化,增加神经元钙内流并诱导其活化。神经节转录组分析发现,LPS刺激后,NG神经元中αCGRP(Calca)的表达明显升高,且这类神经元主要为TRPA1+ 神经元。αCGRP+ NG神经元广泛投射至肺神经内分泌细胞簇,其神经末梢释放的CGRP可激活PNECs表面的CGRP受体,进而促进Calca转录。同时,PNECs产生的CGRP,可进一步促进肺部中性粒细胞的炎症反应。实验证实,特异性消融或敲除NG中的αCGRP神经元,均能减弱PNECs中CGRP的表达及肺部炎症反应;特异性消融PNECs,也可以减轻LPS诱导的肺部炎症反应。同时,PNECs还能产生GABA,进而对NG神经元进行负反馈调控,以防炎症反应过度放大。
该研究揭示了迷走神经NG的TRPA1+神经元末梢支配PNECs、识别肺内LPS激活NG神经元的CGRP应答,并促进PNECs合成CGRP,进而放大肺部炎症应答的神经免疫调控机制。
相关研究成果发表在《先进科学》(Advanced Science)上。研究工作得到国家自然科学基金委员会、科学技术部、上海市等的支持。

迷走神经TRPA1+αCGRP+感觉神经元与PNECs形成环路调控肺部炎症反应

肺内LPS刺激可升高迷走神经电兴奋和激活NG神经元
© 版权声明
本文由分享者转载或发布,内容仅供学习和交流,版权归原文作者所有。如有侵权,请留言联系更正或删除。


















希望这个发现能应用到临床治疗上
GABA的负反馈机制挺巧妙的,防止过度反应
CGRP在炎症中的作用原来这么关键
完全看不懂,太专业了😂
所以这个机制能解释为什么有些人肺部炎症特别严重吗?
之前做过相关实验,确实TRPA1这个靶点很重要
这个研究有点意思,感觉肺的神经调控比想象中复杂🤔