文章导读
面对晚期肺腺癌,你是否曾绝望于免疫治疗“无效”或副作用太大?传统思路只盯着致癌突变,却忽略了癌细胞为了生存而不得不依赖的“致命软肋”。北大北医三院团队最新发现,这类基因在正常细胞中可容忍变异,唯独让肿瘤细胞无法存活。更惊人的是,它还能把原本对药物无反应的“冷肿瘤”强行变成“热肿瘤”,彻底打破免疫耐药僵局。这项颠覆性策略如何精准绕过毒性陷阱,将化疗与免疫疗法的组合拳打出奇迹般的效果?答案可能就在你从未注意过的分子机制里。
— 内容由好学术AI分析文章内容生成,仅供参考。
近日,北京大学第三医院基础医学研究中心毛凤彪团队联合刘彤副研究员、成形外科毕洪森主任医师、消化科索宝军副主任医师和北京大学基础医学院张培培副研究员在《先进科学》(Advanced Science)在线发表题为《泛癌突变不耐受性分析揭示CHEK1是肺腺癌免疫抑制的驱动因子》(“Pancancer Fine-Mapping of Mutational Intolerance Identifies CHEK1 as an Immunosuppressive Driver in Lung Adenocarcinoma”)的研究论文。

论文截图
传统肿瘤生物学研究多聚焦于高频突变的致癌基因。然而,除驱动肿瘤进展的获得性突变外,肿瘤也对某些基因(如PARP)的功能丧失性突变表现出不耐受,从而导致合成致死效应。本研究突破了传统致癌基因研究模式,首次确立了突变不耐受基因(Mutation Intolerant Genes, MIGs)为一类全新的肿瘤致命弱点,即肿瘤细胞生长存活所必需的关键基因。更重要的是,这些基因在正常组织中即便发生变异也能被耐受,因此针对这类靶点的药物研发有望展现出高安全性,在杀伤癌细胞的同时,极大地减少对患者正常器官的毒副作用。
通过整合分析泛癌基因组、单细胞转录组以及CRISPR筛选技术,研究证实了MIGs维持肿瘤生长的双重机制。首先是细胞内在的生存保障:以核心靶点CHEK1为例,研究发现扰动该基因能够诱发合成致死效应,直接导致肺腺癌细胞的增殖受阻。其次是外在微环境的免疫重塑研究揭示了一类具有干细胞特性的CHEK1 high肿瘤细胞亚群。该亚群通过p53-MIF-CD74信号轴,将巨噬细胞转化为保护肿瘤的抑制型(M2型)巨噬细胞。这一发现为部分患者的肿瘤微环境呈现“免疫沙漠”状态提供了新的分子视角。此外,在独立患者队列中的验证显示,CHEK1的高表达能够有效预测患者对anti-PD-1免疫治疗的反应。对于表现为免疫耐药的患者,CHEK1的异常激活可能是导致治疗失效的关键屏障。因此,靶向CHEK1不仅能直接产生抗肿瘤效应,更能作为一种强有力的微环境重塑策略,将冷肿瘤转化为热肿瘤,从而显著提升PD-1抑制剂等免疫检查点阻断疗法的临床响应率。
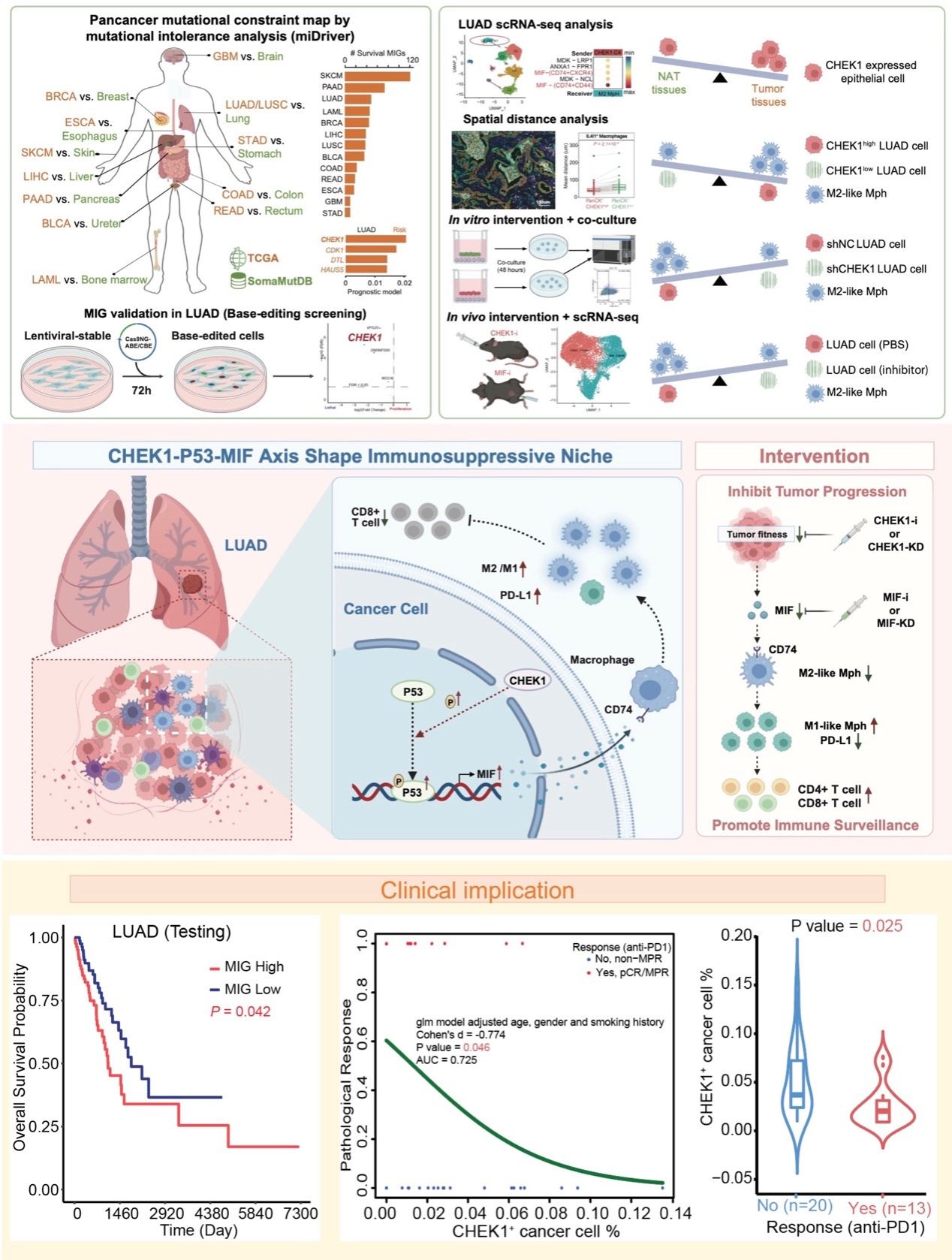
突变不耐受分析与实验验证揭示
本研究通过阐明核心MIG基因CHEK1调控p53磷酸化并驱动MIF-CD74信号,揭示了癌细胞-巨噬细胞互作,协同强化肺腺癌的内在适应性与外在免疫微环境重塑,最终驱动肿瘤的恶性进展。这一发现不仅为理解肿瘤恶性进展提供了精细的分子图谱,还系统挖掘了极具临床潜力的MIGs资源库,标志着癌症精准治疗可以从针对肿瘤已知突变基因向针对肿瘤生存依赖基因的模式转变。通过将人工智能筛选、多组学大数据与临床免疫评价深度融合,将来有望为肺癌及更多实体瘤患者开发出毒性更低、特异性更强、且能有效克服免疫耐药的下一代联合治疗方案,为实现癌症的长期管理与临床治愈提供坚实的病因学支撑。
北京大学第三医院博士后王涛、硕士生赵虹钰,淄博市中心医院孙小杰及北大医学部博士生丁语琪为共同第一作者,毛凤彪、刘彤、毕洪森、索宝军和张培培为共同通讯作者。此研究得到了北京市自然科学基金、国家自然科学基金、北京市科技新星项目等资助。
© 版权声明
本文由分享者转载或发布,内容仅供学习和交流,版权归原文作者所有。如有侵权,请留言联系更正或删除。


















CHEK1 high亚群把巨噬细胞策反了?这剧情比谍战片还刺激😂
说得挺玄乎,但最后不还是得看药物毒性实际数据?别又是个纸上靶点
p53-MIF-CD74这条通路以前咋没怎么听过,是不是新挖出来的?
又是肺腺癌……家里人刚确诊这个,求问临床试验在哪能参加?
冷肿瘤变热肿瘤?那是不是以后免疫治疗前都得先测CHEK1表达?
之前做肿瘤实验时就发现有些基因敲了癌细胞就死,正常细胞没事,看来MIGs真有搞头
这研究听着挺牛,但CHEK1抑制剂现在有现成的药吗?